Bevacizumab đầu tay – cải thiện thị lực bền vững cho bệnh nhân nAMD
Thoái hóa điểm vàng (AMD) là nguyên nhân hàng đầu gây mất thị lực trung tâm ở người trên 50 tuổi. Khi dân số Việt Nam ngày càng già hóa, số người mắc AMD dự kiến tăng mạnh trong những thập kỷ tới. Một khảo sát tại Việt Nam ghi nhận 43.2% bệnh nhân nAMD mắc PCV. PCV (Polypoidal Choroidal Vasculopathy) là một biến thể đặc biệt của thoái hóa điểm vàng thể tân mạch (nAMD). Tỷ lệ bệnh viện ở Việt Nam được tiếp cận với Bevacizumab, Ranibizumab và Aflibercept lần lượt là 70,5%, 70,5% và 30,1%.
Hai loại phổ biến nhất là Aflibercept và Ranibizumab – nhưng đều rất đắt đỏ (€637–831/mũi tiêm). Trong khi đó, Bevacizumab sử dùng “off-label” có giá rẻ hơn nhiều (~€35/mũi) và đã được chứng minh là không kém hiệu quả trong các thử nghiệm (như IVAN, CATT). Thoái hóa điểm vàng là nguyên nhân mất thị lực hàng đầu chiếm đến 50% tất cả trường hợp khiếm thị.
Từ năm 2014, Hiệp hội Nhãn khoa Hà Lan yêu cầu sử dụng Bevacizumab như thuốc đầu tay bắt buộc trong điều trị nAMD để tiết kiệm chi phí y tế. Một nghiên cứu kéo dài 5 năm tại Hà Lan vừa được công bố trên tạp chí Ophthalmology and Therapy vào tháng 6 năm 2025. Nghiên cứu này nhằm kiểm chứng liệu chiến lược “giá rẻ – tích cực” này có thực sự mang lại kết quả lâm sàng tốt hơn không.
Điểm nổi bật nghiên cứu
- Nghiên cứu theo dõi 8.617 mắt trong vòng 5 năm, sử dụng dữ liệu từ hệ thống Fight Retinal Blindness! (FRB!). Từ năm 2016 đến 2021–2022, với theo dõi bệnh nhân trong 5 năm, và kết quả được công bố chính thức vào 15 tháng 6 năm 2025.
- Bệnh nhân Hà Lan mắc thoái hóa điểm vàng thể tân mạch (nAMD), được điều trị bằng Bevacizumab như liệu pháp đầu tay, đạt được cải thiện thị lực lâu dài tốt hơn so với bệnh nhân ở các quốc gia tương đồng về kinh tế – xã hội sử dụng Aflibercept hoặc Ranibizumab.
- Thành công này không chỉ đến từ bản thân loại thuốc, mà là nhờ chiến lược điều trị sớm và tích cực hơn tại Hà Lan.
Thiết kế nghiên cứu
Sử dụng dữ liệu từ hệ thống FRB! (hệ thống theo dõi bệnh võng mạc toàn cầu), nhóm nghiên cứu phân tích:
- Nhóm Hà Lan: 1473 mắt (1229 bệnh nhân) dùng Bevacizumab.
- Nhóm đối chứng quốc tế (RG): 7144 mắt (5884 bệnh nhân) từ 13 quốc gia phát triển (Anh, Pháp, Thụy Sĩ, Úc...) dùng Aflibercept hoặc Ranibizumab.
Tiêu chí chính: Thị lực trung bình (số chữ cái ETDRS) theo từng năm trong 60 tháng.
Tiêu chí phụ: Số lần tiêm, tỷ lệ đổi sang thuốc khác, và các biến cố bất lợi.
Kết quả thị lực của bệnh nhân
Lúc bắt đầu điều trị: nhóm Hà Lan có thị lực trung bình tốt hơn nhẹ (59.7 vs 58.6 ETDRS, p < 0.001).
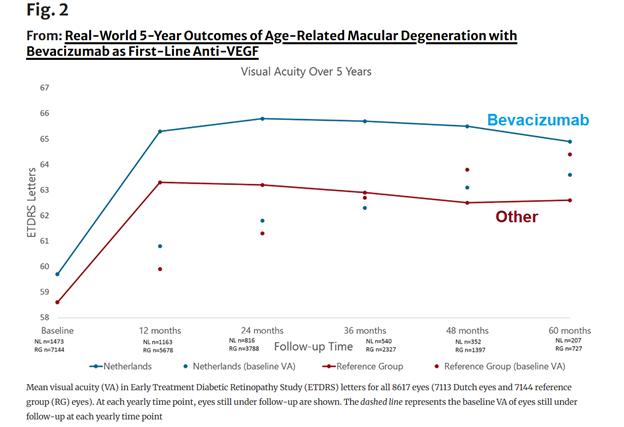
· Cả hai nhóm đều có cải thiện thị lực rõ rệt trong năm đầu tiên:
o Nhóm đối chứng đạt đỉnh cải thiện tại tháng 12.
o Nhóm Hà Lan tiếp tục cải thiện thêm và đạt đỉnh tại tháng 24.
- Sau 5 năm:
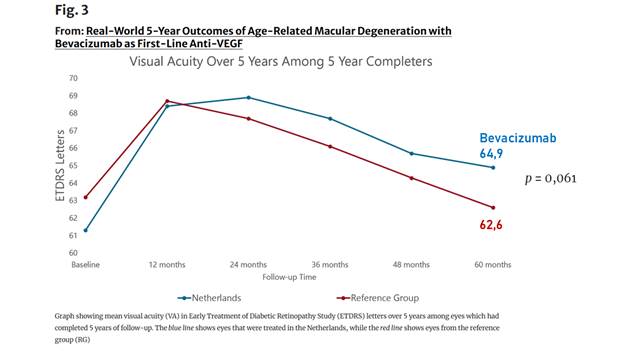
- Nhóm Hà Lan: tăng trung bình +1.3 chữ cái so với ban đầu.
- Nhóm đối chứng: giảm trung bình −1.8 chữ cái (p = 0.009).
- Chênh lệch 2.3 chữ cái có ý nghĩa lâm sàng rõ rệt.
Theo từng nhóm thị lực ban đầu:
- Nhóm thị lực kém (≤ 35 chữ cái):
- Nhóm Hà Lan cải thiện mạnh và bền vững.
- Nhóm đối chứng: cải thiện ban đầu nhưng giảm trở lại sau 3 năm.
- Nhóm thị lực trung bình hoặc tốt: cả hai duy trì ổn định, nhưng Hà Lan vẫn nhỉnh hơn.
Tần suất điều trị và chuyển thuốc
Số lần tiêm
- Trung bình nhiều hơn 14.5 mũi tiêm trong 5 năm ở Hà Lan.
- Năm đầu: Hà Lan tiêm trung bình 10 mũi/năm vs 8 mũi ở nhóm đối chứng.
Tỷ lệ chuyển sang thuốc khác
- Hà Lan: 70.9% bệnh nhân đổi thuốc, nhóm đối chứng: 51.9%.
- Thời gian đổi thuốc: 11.9 tháng (Hà Lan) vs 17.7 tháng.
- Người đổi thuốc thường có số lần tiêm cao hơn nhiều so với người không đổi thuốc.
Tác dụng phụ
Tổng cộng có:
- 31,485 mũi tiêm ở Hà Lan; 105,050 ở nhóm đối chứng.
- Biến chứng hiếm gặp:
- Viêm nội nhãn nhiễm trùng: 0.01% (Hà Lan), 0.02% (đối chứng).
- Rách biểu mô sắc tố võng mạc (RPE): 0.05% (Hà Lan), 0.10% (đối chứng).
Không có trường hợp viêm mạch võng mạc không tắc mạch hay viêm hắc mạc.
Kết luận chuyên môn
Không có bằng chứng cho thấy Bevacizumab vượt trội hơn về mặt dược lý. Những lợi ích thị lực ở Hà Lan đến từ:
- Tần suất điều trị cao và đều đặn hơn.
- Chuyển sang thuốc khác sớm hơn nếu không đáp ứng.
- Bắt đầu điều trị sớm hơn khi thị lực còn tốt.
- Chi phí thấp cho phép bác sĩ điều trị thoải mái hơn, kể cả khi chưa có triệu chứng rõ ràng.
Kết luận chính thức
Chiến lược “giá rẻ nhưng hiệu quả tích cực” của Hà Lan đã chứng minh được hiệu quả lâm sàng sau 5 năm theo dõi:
- Thị lực tốt hơn
- Tiêm nhiều hơn, chuyển thuốc nhanh hơn
- Không tăng biến chứng đáng kể
- Tiết kiệm chi phí cho hệ thống y tế
Đây có thể là một mô hình tham khảo cho các quốc gia đang muốn cân bằng giữa hiệu quả điều trị và chi phí y tế.
Nguồn
- Dat, D.T, Current Trends in Clinical Characteristics, Diagnosis, and Treatment of Polypoidal Choroidal Vasculopathy: A Perspective from Vietnam. J. Clin. Med. 2022, 11, 4678. https://doi.org/10.3390/jcm11164678
- H. Mhmud, J.P. Vermeulen, C.C.W. Klaver, Ophthalmology and Therapy, tháng 6 năm 2025, DOI: 10.1007/s40123-025-01178-z
- Ranibizumab and Bevacizumab for Neovascular Age-Related Macular Degeneration | New England Journal of Medicine
- Alternative treatments to inhibit VEGF in age-related choroidal neovascularisation: 2-year findings of the IVAN randomised controlled trial - The Lancet
- Eye diseases becoming health burden in Việt Nam as population ages
Bài viết liên quan